Paraqesin gjendje apo ndryshime patologjike në lëkurë te cilat pas disa muajsh apo vitesh kalojnë në karcinoma të lëkurës.
- Faktorët predispozues
1.Faktori gjenetik
Tipi i lëkurës: ngjyra e bardhë (e tepruar),trashësia e shtresës korneale
2.Faktori rrethues:
– Ekspozimi kronik ndaj Diellit
– Kontakti afatgjatë me noksa kancerogjene
3.Ndryshimet kronike patologjike në lëkurë
Klasifikimi i prekancerozave
- Prekanceroza obligative të cilat progedojnë në karcinoma të lëkurës
- Prekanceroza fakultative të cilat paraqesin ndryshime lëkuror
- Për shkak të irritimeve kronike ose ndryshime ndezëse (pezmatuese) të lëkurës, të cilat jo doemos kalojnë në karcinoma.
Prekancerozat obligative
- Keratozat :
-Aktinike(solare)
-Kimike: nga Arseni dhe Katrani
-Nga rrezet rentgen (radiacioni) - Briri i lëkurës (Cornu cutaneum)
- Keratoacanthoma
- Leukoplakia
- Keiliti prekanceroz (solar)
- Karcinomat intraepidermale (carcinomat in situ) të cilat nuk e kalojnë kufirin epidermo-dermal:
-Morbus Bowen
-Erythroplasia Quaerat
-Morbus Paget
Prekancerozat fakultative
1. Proceset kronike fistulizuese :
– Disa forma të TBC
– Osteomieliti
2. Vrragët atrofike :
– Pas djegieve
– TBC lupos
– Eritematodit diskoid (LED)
– Lichen ruber sclerosus et atroficus
– Ulcus cruris hypostasica
3. Sëmundjet që karakterizohen me atrofi të lëkurës :
– Epidermoliza distrofike
– Acrodermatitis atroficans
Mjekimi
–Kryotherapi (N liquid ose CO2)
–Citostatik lokal (5 Fluoruracil 5% crem- Efudix)
–Kombinim (Efudix + Airol)
–Imiquoimid –Aldara, te sipërfaqet e mëdha
–Elektrokoagulim me kiretazh

Skin Cryosurgery
Skin cryosurgery, or cryotherapy, is a procedure to treat a skin lesion by freezing it. A skin lesion is a growth on your skin. Cryosurgery uses a cold substance, usually liquid nitrogen, to kill the lesion without damaging nearby healthy skin. You may need cryosurgery more than once.
Why do I need skin cryosurgery?
–Your skin lesion does not go away after treatment with medicine.
–You have a noncancerous lesion, such as an angioma, seborrheic keratosis, or wart.
–You have a precancerous lesion, such as actinic keratosis.
–You have a cancerous lesion, such as basal cell or squamous cell cancer.
What happens during skin cryosurgery?
Your caregiver may scrape the top of your lesion. Your caregiver will apply the cold substance with a cotton swab or spray. He may also use gel and a cryoprobe. A cryoprobe is a long, pointed tool that is placed on your skin lesion. The cold substance is left on for 5 to 30 seconds, until a halo of ice forms around your lesion. Your caregiver may check the temperature inside your lesion by inserting a needle with a thermometer. The frozen lesion will slowly thaw out. Freezing and thawing may be repeated. The skin cells start to die when they are frozen.
Keratoza arsenike
Paraqitet shumë vite pas marrjes se ilaqeve me Arsen, gjatë trajtimit të sëmundjeve si Psoriaza, Lichen ruber pllanus, Sifilisi etj.
Lokalizohet kryesisht në shuplaka dhe shputa.
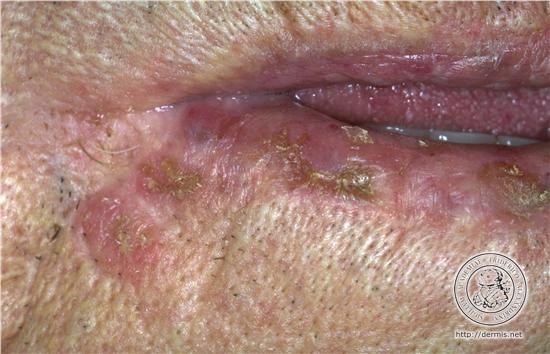
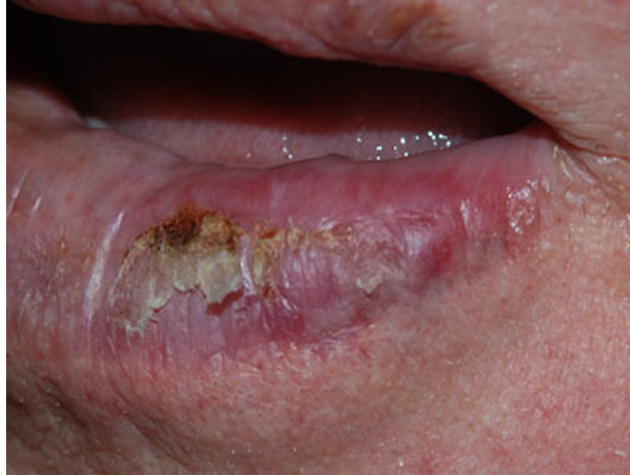
Cheilitis praecancerosa
Cheilitis actinica, Cheilitis solaris
Është pezmatim akut ose kronik i buzës së poshtme i cili paraqitet pas ekspozimit të fortë ose kontinuel ndaj rrezeve UV të Diellit. Arsyeja është pasi që pjesa e kuqe e buzës nuk është e mbrojtur nga pigmenti.
Klinika
–Cheilitis acuta actinica: Shkaktohet nga rezet e forta UV ,gjatë verës në plazhe ose dimrit në borë dhe manifestohet me edemë, skuqje të buzës së poshtme dhe dhimbje.
–Cheilitis chronica actinica Manifestohet te personat që i ekspozohen Diellit shpesh: marinarët ,peshkatarët dhe bujqit. Lëkura bëhet e hollë, atrofike e shoqëruar me keratosis cirkumskripte.
Mjekimi
Konsiston fillimisht me marrjen e masave preventive (largimi nga espozimi diellor dhe përdorimi i kremave mbrojtëse me faktorë UV).
–Kremat kortizonik (te keiliti akut)
–Pomadat epitelizuese dhe indiferente si dhe largimi kirurgjikal i keratozave (te keiliti kronik)
Cornu cutaneum
Briri i lëkurës
Është hiperkeratozë me dendësi të fortë, me lokalizim në sipërfaqet e ekspozuara nga drita .
Baza e bririt mund të shndërrohet në spinaliomë.
Histopatologjia e njejtë me keratosën aktinike.
Mjekimi: Njejtë me keratosën aktinike.
Keratoacanthoma
Është pseudocarcinomë
Shkataret – mund te jenë: –Virusi i Papillomës Humane (HPV) 9.16,19,37.
– Rrezet UV ose lëndët kimike
Ka zhvillim të shpejtë brenda 2-3 muajsh.
Klinika – paraqitet si një nyje e vetmuar sa një qershi ose edhe më e madhe me majë të gropuar dhe të mbushur me qeliza të brirëzuara të murrme.
Ka lokalizim kryesisht në fytyrë dhe shpinë të dorës.
Prognoza – është efektive,mund të zhduket edhe vetëvetiu.
Shndërrimi në karcinomë është shumë i rrallë.
Mjekimi- Elektrokauter, Kirete dhe Operativë.
Sëmundja Paget
(Morbus Paget, Adenocarcinoma intraepidermalis)
Paraqitet pas moshës 30-40 vjeçare, kryesisht te femrat.
Mund të jetë pasojë e vonshme e infektimit virusal.
Klinika
Lokalizimi është kryesisht në lëkurën e gjirit. Në fillim lëkura është e kuqe e ndritshme, kurse më vonë ekzematoze, shfaqet lëngëzimi dhe sajohen dregëzat. Është e pranishme edhe kruarja.
Lokalizimi tjetër por më rrallë është në Vulva, Scrotum, Penis, rreth pasdaljes, nën vehte, nën Sqetulla dhe në Kërthizë.
Gjatë përparimit të sëmundjes lëkura tërhiqet, puprrohet dhe gropohet, së fundmi merr pamjen e portokallit. Thimthat e gjirit tërhiqen dhe rrafshohen me rrethin.
Diagnoza diferenciale –
- Ekzema e gjirit (të dy gjinjtë) – Kandidaza
- Sëmundja Bowen
- Bazalioma
Mjekimi – Amputimi i gjirit së bashku me heqjen e gjëndrrave axillare.
Sëmundja Bowen
(Morbus Bowen) Carcinoma intraepidermalis
Konsiderohet si fazë parainvaduese e Spinaliomës.
Kontaktet e përsëritura me Arsenin mund të jenë një ndër shkaktarët e sëmundjes.
Klinika
Shfaqet zakonisht në pleqëri me pllakë pak të infiltruar (kufizuar qartë) të mbuluar me Luspa psoriaziforme. Pllakat kanë ngjyrë të kuqe të mbyllur ose të murrme. Lokalizimi i tyre është më tepër në fytyrë (nga rrezet UV) dhe shpinë (nga Arseni)
Histologjia karaterizohet me qeliza atipike epidermale.
Diagnoza diferenciale
- Keratoza akinike
- Bazalioma e pigmentuar
- Verruken seborroike
- Ekzemën
- Psoriazën
Mjekimi:
Krioterapi, Elektokuagulim, Radioterapi
5 Fluoruracil creme dhe Intervenimi kirurgjikal
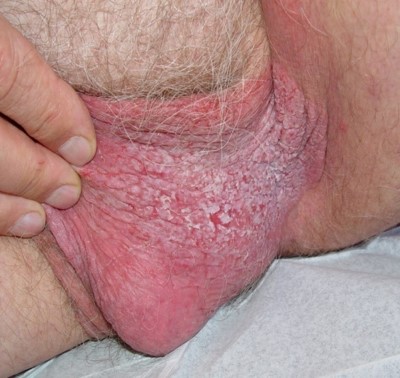
Erythroplasia Queyrat
Është sëmundja Bowen e lokalizuar në mukozat kalimtare, kryesisht të organeve gjenitale (Glans Penis, Prepucium dhe Vulva).
Paraqitet mbi moshën 50 vjeqare.
Klinika
Manifestohet me skuqje të ndritshme të lëmuar herë herë erozive (të kufizuar qartë).
Nëse shfaqet papillomatoza domethënë se procesi ka depërtuar në thellësi dhe po zhvillohet. Spinalioma me shfaqje të shpejtë të metastazave.
Diagnoza diferenciale :
- Balaniti,
- Vulvovaginiti
Mjekimi- Si te sëmundja Bowen
Leukoplakia
Është prekancerozë e shpeshtë e mukozave dhe gjysmë mukozave, më e shpeshtë te meshkujt e moshës 40-70 vjeç.
Etiologjia Ndryshimet vijnë si pasojë e veprimit të ngacmuesve fizik dhe kimik.
Ngacmuesit fizik:
- Mekanik (Protezat e papërshtatshme ,
- Shtypja e llullës nga duhanpirësit,
- Veprimi i rrezeve UVB të Diellit.
Ngacmuesit kimik:
- Ushqimi me thartirë
- Melmesa të forta
- Higjiena e pamjaftueshme e gojës
Shkaktarët mund të jenë edhe: HPV (Human Papilloma Virus) dhe Candida albicans
Klinika- Vendet më të predispozuara të paraqitjes janë: -Buza e Poshtme, Mukoza e Gojës, Mukoza e Gjuhës
si dhe gjysmë Mukozat e Gjenitaleve: Prepuciumi, Glansi, Vulva dhe Vagina.
Lezionet më së shpeshti janë solitare.
Klinikisht haset me dy tipa:
- Leukoplakia simplekse (sipërfaqe e lëmuar) me pllakë të bardhë si qumështi ose të përhimtë, në nivelin e
mukozës, të kufizuar mirë. - Leukoplakia verrukoze (sipërfaqe papillomatoze) e cila shpesh alteron malinje (Spinaliomë)
Shenjat subjektive mungojnë ose shfaqen me djegie të lehta.
Diagnoza diferenciale
- Kandida e mukozave (shtresat e bardha mënjanohen lehtë)
- Lichen Ruber Pllanus (rrjetat e bardha në mukozë dhe ndryshime në lëkurë)
- Leukokeratoza nikotinike (puprra të vogla të bardha e të grumbulluara, të përziera me pika të kuqe)
- Eritematodin Diskoid (ndryshimet në gojë)
- Kondilomat e mprehta
Mjekimi
Të menjanohen ngacmuesit mekanik dhe kimik.
Te jepen antimikotikët ndonjëherë
Në kohë të fundit këshillohet: Isotretinoina 1.5 mg/ kg si dhe Etretinati
Në fazën fillestare Krioterapia (N.liq)
Mjekimi kirurgjik